Причины
Папилломы на члене у мужчин могут появиться в результате незащищенного сексуального контакта с инфицированной женщиной. Причем у партнерши может и не быть внешних проявлений заболевания, в этом случае она является носителем штамма. Нужно учесть, что речь идет не только о традиционных интимных контактах – вирус передается также при анальном и оральном сексе.
Для того чтобы микроорганизм активировался и начал свою вредоносную деятельность, необходимы предрасполагающие факторы:
- воспаления мочеполовой системы;
- ВИЧ;
- гормональные нарушения;
- частые стрессы, переутомления;
- переохлаждение;
- повреждение кожных покровов, особенно в области гениталий;
- хронические болезни, особенно инфекционной этиологии;
- вредные привычки;
- вредные и тяжелые условия труда;
- интоксикация организма.
Все эти факторы способствуют снижению иммунитета, и, как только иммунный статус мужчины будет достаточно низкий, вирусный агент обязательно активируется. При этом «спусковым крючком» может быть как единственный неблагоприятный фактор, так и их совокупность.
Менее распространенный путь передачи – бытовой. Любители саун, бань, бассейнов должны знать, что папилломавирус прекрасно размножается и распространяется во влажной теплой среде. Заразиться можно при использовании предметов личной гигиены инфицированного человека. Также возможно самозаражение.
Например, если у мужчины папилломатоз присутствует на других участках тела, то при травмировании образований вирус папилломы может проявиться на члене. В этом смысле опасным является мастурбация немытыми руками, особенно если на пенисе имеются ранки и микро трещинки.
Какие типы ВПЧ поражают половые органы
Все типы ВПЧ, поражающие кожу и слизистые половых органов, делят на две группы.
- Типы ВПЧ «высокого риска» (прежде всего 16, 18, 31, 33 и 35) вызывают дисплазию шейки матки и увеличивают риск рака шейки матки. Они не вызывают остроконечные кондиломы.
- Типы ВПЧ «низкого риска» (главным образом 6 и 11) вызывают остроконечные кондиломы, но не вызывают дисплазию шейки матки и не увеличивают риск рака шейки матки.
Заражение ВПЧ происходит при половых контактах во влагалище и прямую кишку, реже при оральных половым контактах. Бытовое заражение не исключено, но изучено мало. Возможно заражение новорожденных во время родов.
Насколько распространена инфекция ВПЧ
Инфекцию ВПЧ относят к наиболее распространенным инфекциям, передающимся половым путем, во всем мире (как в развивающихся, так и в развитых странах). При этом она не ограничивается традиционной группой риска (проститутки; лица, часто меняющие половых партнеров; наркоманы), а широко распространена во всех слоях общества. К группе риска инфекции ВПЧ можно отнести практически всех людей, живущих половой жизнью.
Вот несколько цифр, наглядно демонстрирующих распространенность инфекции ВПЧ:
- При обследовании студенток американских колледжей было выяснено, что более половины из них заражаются ВПЧ от своих первых 2-3 половых партнеров.
Опасность генитальных бородавок
На сегодняшний день определен основной этиотропный фактор развития кондиломатоза. Им является вирус папилломы человека (ВПЧ), который имеет боле 100 разновидностей. Подвид ВПЧ вызывающий появление бородавок на интимных местах может передаваться как половым путем, так и контактно-бытовым. При этом большинство людей являются носителями вируса папилломы, даже не догадываясь об этом.
Это связано с тем, что подобный вирусный агент не вызывает характерных симптомов и физиологических проявлений, находясь в латентном состоянии. Выявляют заболевание чаще всего при гинекологическом или урологическом осмотре пациента, уже на стадии роста генитальной бородавки.
Пусковым механизмом формирования остроконечных кондилом на гениталиях и внутренних половых органах является резкое ослабление иммунной защиты организма. Такое состояние может быть связано с организменными патологиями, воспалениями, инфекциями, а также гормональными сбоями и банальным переутомлением.
Не следует пренебрегать бородавками на половых органах, так как подобные новообразования в медицине считаются предраковым состоянием. Такой вывод был сделан, когда статистическое исследование показало увеличение риска развития онкологии шейки матки в 60 раз у женщин имеющих кондиломы на слизистой оболочке данного органа.
Кроме рака, половые бородавки могут быть опасны развитием следующих состояний:
- Механическое повреждение бородавки на половом члене или в женских половых путях может привести к сильнейшему кровотечению;
- Генитальные бородавки препятствуют нормальной сексуальной жизни, ограничивая половую активность пациента;
- Косметический дефект на половых органах беспокоит некоторых пациентов с эстетической точки зрения, порождая комплексы;
- Кондиломы у женщин могут препятствовать нормальному родоразрешению.
Особенности бородавок на половых органах
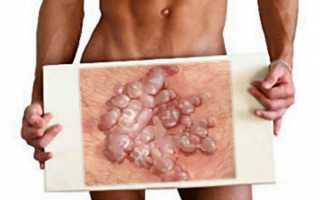
Бородавки, поражающие слизистые оболочки половых органов, называют остроконечными кондиломами. Такие кожные наросты выглядят как плотное или рыхлое новообразование, размеры, форма и цвет которого может существенно разниться. Часто подобные эпидермальные наросты имеют дольчатую структуру, визуально напоминающую цветную капусту. Локализация кондилом напрямую зависит от пола пациента.
Локализация бородавок на половых органах у мужчин:
- Бородавки на головке полового члена;
- Бородавки на кожных покровах вокруг заднего прохода.
Симптомы
Папилломатоз половых органов мужчины появляется не сразу после заражения, поскольку инкубационный период заболевания бывает очень длительным – до нескольких лет, в зависимости от состояния иммунитета. Весь этот период мужчина потенциально заразен для своих сексуальных партнерш. По окончании инкубационного периода появляется папиллома на половом члене. Помимо внешних проявлений больной может ощущать боли, зуд, жжение. Эти симптомы усиливаются от соприкосновения с одеждой. При сексуальных контактах у пациентов с ВПЧ возникает дискомфорт, при локализации наростов на поверхности уретры затрудняется мочеиспускание.
Кондиломы на головке и вокруг нее зачастую становятся причиной воспалений в тканях полового члена. Этот процесс сопровождается повышением местной температуры, выраженным болевым синдромом, покраснением образований. Если не предпринимать срочных мер, то наступают следующие этапы развития заболевания:
- фимоз частичный или полный;
- скопление смегмы в мешке крайней плоти;
- при взаимодействии с мочой смегма инфицируется;
- воспаление переходит в хроническую форму;
- образование эрозий.
Окончательным этапом развития болезни без должного лечения является перерождение патологических элементов в раковую опухоль.
Места локализации кондилом у мужчин
Основные места – головка полового члена, уздечка, внутренний листок крайней плоти, венечная борозда, тело полового члена. В 10-25% случаев поражается наружное отверстие уретры. Несколько реже – мошонка, промежность, перианальная область, область анального отверстия и мочеиспускательный канал.
Чаще всего кондиломы не причиняют никакого дискомфорта больному (за исключением косметического дефекта). В некоторых случаях они могут давать о себе знать: нарушение мочеиспускания – при наличии кондилом в области наружного отверстия, кровоточивость, покраснение, раздражение, зуд, жжение, трещины в области кондилом – как правило при повреждении (травмировании) кондилом, чаще всего при половых контактах.
Опухолевидные разрастания кондилом больших размеров образуются при отсутствии должного гигиенического ухода за кондиломами и поздним обращением за медицинской помощью.
Диагностика
Образования, как правило, выявляются на наружных половых органах и/или в просвете мочеиспускательного канала в ладьевидной ямке. На половом члене остроконечные кондиломы выглядят как бородавчатые разрастания, чаще множественные, преимущественно на внутреннем листке крайней плоти, реже на головке и теле полового члена. Кондиломы мочеиспускательного канала нередко можно увидеть выступающими из наружного отверстия уретры.
Диагностика остроконечных кондилом полового члена в начальных стадиях основывается на характерном внешнем виде этих образований. Однако при внутриуретральном или при пышном экзофитном росте папиллом, изъязвлении их поверхности они могут приобрести внешнее сходство с раковой опухолью. В этих ситуациях дифференциальный диагноз основывается на биопсии.
Уролог или дерматовенеролог ставит диагноз на основании диагностических мероприятий:
- выяснение жалоб пациента;
- сбор анамнеза;
- тщательный визуальный осмотр наружных половых органов;
- тест ПЦР;
- цитологическое исследование.
Желательно обследовать обоих сексуальных партнеров.
После оценки состояния больного на основании данных диагностики врач подбирает лечебную тактику. Это может быть оперативное вмешательство, консервативная терапия. Но чаще всего применяется комбинация терапевтического и хирургического лечения. Назначаются противовирусные препараты, иммуномодуляторы и витаминные комплексы для укрепления иммунитета, диета. При необходимости задействуются медикаменты с цитостатическим эффектом. Если имеются хронические патологии, то параллельно проводится и их лечение.
Удаление папиллом половых органов
Перед тем, как выбрать метод удаления остроконечных кондилом, пациент должен пройти ряд исследований и сдать некоторые анализы
Перед тем, как выбрать метод удаления остроконечных кондилом, пациент должен пройти ряд исследований и сдать некоторые анализы:
- цитологическое исследование;
- мазок из мочеиспускательного канала или канала шейки матки;
- лабораторное исследование на определение антител к папилломавирусу;
- исследование на онкологические заболевания;
- анализы на инфекционные заболевания, которые передаются половым путем.
По результатам анализов и степени развития кондилом врач определяет способ удаления новообразований. Конечно же, учитываются индивидуальные пожелания пациента.
Перед процедурой удаления кожу и слизистую половых органов обезболивают 10% спреем Лидокаина или современным препаратом Убестезин.
При появлении папиллом на половых органах (остроконечные кондиломы) практически все специалисты рекомендуют их немедленно удалять. Существует 6 эффективных методов удаления остроконечных кондилом.
Хирургическое удаление
Удаление кондилом осуществляется с помощью хирургических инструментов под местным наркозом. Применяется этот метод в крайних случаях, если кондилома выросла до больших размеров или если ее необходимо сохранить для исследования. Требует высокой квалификации врача и предварительной подготовки пациента. После удаления врач накладывает шов, кожа заживает примерно через месяц.
Прижигание азотом или криодеструкция
Воздействие на кондиломы жидким азотом. Маленькая капля жидкого азота при попадании на кондилому разрушает ее белковую структуру. После чего кондилома отпадает. На ее месте остается ранка, которая через 1-2 недели заживает. Процедура прижигания азотом не занимает много времени и не требует особой подготовки. Может проходить под местным наркозом или без него. Без наркоза пациент ощущает боль сравнимую с той, что присутствует при эпиляции глубокого бикини.
Метод считается недорогим и эффективным. Рекомендуется применять при точечных (единичных) проявлениях остроконечных кондилом. Если кондилом много, то для удаления потребуется несколько сеансов. Метод доступный и широко распространенный не только в частных клиниках, но и во многих поликлиниках. Недостаток – возможность повторного появления кондиломы, если врач не полностью ее прижег.
Удаление лазером
Воздействие на кондилому сфокусированным лазерным лучом не более 1 мин. При этом происходит высушивание наростов. Процедура проходит безболезненно, если предварительно обезболить кожу. Пациент может ощущать пощипывание и легкий дискомфорт. На месте кондиломы остаются засохшие корочки, которые через несколько дней отпадают сами.
Лазерную коагуляцию рекомендуют использовать его при большом количестве кондилом или слившихся элементах.
Этот метод является высокоэффективным, но относительно дорогим. К тому же есть вероятность появления шрамов.
Электрокоагуляция
Воздействие на остроконечную кондилому электрическим током. Врач пережигает ножку, после чего нарост отпадает. Благодаря применению электрических разрядов сосуды запаиваются, что препятствует возникновению кровотечения. Пациенту желательно делать поверхностную анестезию. Болевые ощущения наступают с прекращением действия наркоза. Процесс восстановления займет около 1-2 недель. Метод рекомендуется применять в сложных случаях или при необходимости исследования кондиломы.
Радиохирургия
Обработка кондиломы радиоволнами с помощью специального аппарата Сургитрон. Механизм действия во многом схож с лазером. Перед операцией врач делает поверхностную анестезию специальным обезболивающим спреем. Это самый современный метод, его достоинством считается безболезненность и быстрое восстановление. Также он дает возможность за один сеанс удалить все кондиломы даже очень крупные. Рубцов на коже не остается. Но, к сожалению, оборудование очень дорогостоящие и есть далеко не во всех клиниках.
Метод химической деструкции
Используется лекарственные препараты, которые содержат органические кислоты и другие химические вещества. Они наносятся аппликатором только на поверхность кондилом и прижигают их, разрушая клетки наростов. Наиболее часто используют: Кондилин, Солкодерм, Солковагин. Достоинствами метода считается его доступность. Для лечения не нужно никакого оборудования.
При выборе метода все зависит от пожелания пациента и его финансовой обеспеченности, а также возможностей клиники и квалификации врача.
В период восстановления после удаления необходимо поддерживать чистоту половых органов. Избегать перегрева, натирания и потливости на этом участке. Первые два дня врачи не рекомендуют мочить ранки. 2 раза в день участок обрабатывают ватной палочкой, смоченной в борном спирте или Гексиконе. В дальнейшем необходимо обмывать половые органы 2 раза в день и каждый раз после опорожнения кишечника. Обработку кожи антисептиком продолжают еще несколько дней после отпадания корочек.
Стоит помнить, что для избавления от кондилом не достаточно одного местного удаления – необходимо обязательно пройти курс иммунокоррегирующей терапии.
К каким докторам следует обращаться
Уролог.
Профилактика
Обследование половых партнеров больных заболеваниями, вызванными ВПЧ, не имеет доказанной ценности с точки зрения профилактики их возникновения/рецидивов. Однако, теоретически, своевременное и полноценное удаление остроконечных кондилом и интраэпителиальных поражений может снизить риск данных заболеваний, включая рак шейки матки.
Не доказано, что презервативы могут предохранять от передачи ВПЧ, однако их использование снижает риск развития остроконечных кондилом и рака шейки матки. Наиболее перспективным методом профилактики и лечения ранних стадий заболеваний, вызванных ВПЧ, являются специфические поливалентные (к типам ВПЧ 6, 11, 16 и 18) вакцины, которые в настоящее время находятся в стадии клинических испытаний.
Суммируя известную информацию о заболеваниях, вызванных ВПЧ, Центр по Контролю Заболеваний (CDC) США обращает внимание на знание населением следующих ключевых моментов:
- ВПЧ является чрезвычайно распространенным ЗППП.
- Редко удается установить источник заражения из-за очень вариабельного инкубационного периода.
- Естественное развитие заболеваний, вызванных ВПЧ, чаще доброкачественное, а лечение иногда требует нескольких месяцев. Часто имеют место рецидивы (до 50% случаев).
- Остроконечные кондиломы чаще всего вызываются типами ВПЧ, которые не приводят к развитию рака шейки матки.
- Заразность половых партнеров уменьшается со временем.
- Эффективность применения презервативов для защиты от ВПЧ не доказана. Однако использование кондомов больными ВПЧ при новых сексуальных. контактах считается обязательным.
- Следует сообщать новым половым партнерам о том, что Вы ранее были инфицированы ВПЧ.
Частые вопросы
Какие симптомы сопровождают бородавки на половом члене?
Бородавки на половом члене могут проявляться в виде небольших бугорков или выростов на коже. Они могут быть одиночными или группироваться в виде цветочной грозди. Бородавки могут быть белого, серого или розового цвета и иметь шероховатую или гладкую поверхность. Иногда они могут вызывать зуд, дискомфорт или кровотечение.
Как передаются бородавки на половом члене?
Бородавки на половом члене передаются через контакт с инфицированной кожей или слизистой оболочкой. Они могут передаваться половым путем, включая вагинальный, анальный или оральный секс. Также возможна передача бородавок при кожном контакте в области половых органов, даже без полового акта.
Как можно лечить бородавки на половом члене?
Лечение бородавок на половом члене может включать применение местных препаратов, таких как кремы или растворы, которые помогают устранить бородавки. Также может быть рекомендовано удаление бородавок с помощью криотерапии (замораживание), электрокоагуляции (использование электрического тока) или хирургического удаления. В некоторых случаях может потребоваться применение препаратов для укрепления иммунной системы.
Полезные советы
СОВЕТ №1
Обратитесь к врачу. Если у вас появились бородавки на половом члене, важно обратиться к врачу для диагностики и назначения соответствующего лечения. Самолечение может быть опасным и привести к осложнениям.
СОВЕТ №2
Избегайте сексуальных контактов. Пока вы не избавитесь от бородавок, рекомендуется избегать половых контактов, чтобы не передавать инфекцию партнеру и не усугубить свое состояние.
СОВЕТ №3
Следуйте рекомендациям врача. Если вам было назначено лечение, важно следовать всем рекомендациям врача. Это может включать применение местных препаратов, процедуры криодеструкции или хирургическое удаление бородавок.